En este apartado hablaremos de incapacidades mas frecuentes en el adulto mayor, comenzare por definir que es una discapacidad y una incapacidad ya que en muchas ocasiones confundimos estos términos...
El término “discapacidad” fue aceptado por la Real Academia Española hace unos 10 años. Existen otros términos más comunes como “incapacidad”, “minusválido”, “inválido”, que pueden dar a entender que las personas con discapacidad son personas “sin habilidad”, “de menor valor” o “sin valor”. En comparación con estas acepciones, la discapacidad tiene que ver con “la disminución de una capacidad en algún área específica”, por lo que el uso de este término reconoce que todos los individuos tienen mucho que contribuir a nuestra sociedad.
DISCAPACIDAD
La O.M.S. define la discapacidad como “la pérdida de la capacidad funcional secundaria, con déficit en un órgano o función, y que trae como consecuencia una minusvalía en el funcionamiento intelectual y en la capacidad para afrontar las demandas cotidianas del entorno social”
Tipos de discapacidad:
Físicas, que afectan a los movimientos como la espina bífida, síndrome post-polio o parálisis cerebral.
Sensoriales, afectan uno o más sentidos como la ceguera o la sordera.
Cognitivas, como el autismo o el Síndrome de Down.
Psiquiátricas, como la Depresión o la esquizofrenia.
INCAPACIDAD
Según la Real Academia de la Lengua Española la incapacidad se define como
“1. f. Falta de capacidad para hacer, recibir o aprender algo. 2. f. Falta de entendimiento o inteligencia. 3. f. Falta de preparación, o de medios para realizar un acto. 4. f. Estado transitorio o permanente de una persona que, por accidente o enfermedad, queda mermada en su capacidad laboral.
Entre las incapacidades mas frecuentes en el adulto mayor están:
Alzheimer
Un síntoma muy acuciante de la
enfermedad de Alzheimer se produce cuando los olvidos normales de la edad se
hacen más frecuentes. Al mismo tiempo, o en un periodo de tiempo muy breve, los
olvidos aparecen en las actividades cotidianas de la casa: no apaga el fuego,
no se viste bien (se pone los pantalones o la falda por la cabeza)... A medida
que avanza la enfermedad ya confunde a los familiares, hay dificultades para
bañarse o comer y aparece falta de control de la orina y las heces, e incluso
agitación y agresividad.
los síntomas anteriores se desarrollan a lo largo de varios años. Si aparecen en semanas o pocos meses, suele tratarse de delirium, que es totalmente reversible y tratable desde el punto de vista médico, por lo que debe acudir inmediatamente al médico para su evaluación y su tratamiento. En cualquier caso, el médico especialista en geriatría, el neurólogo o el psiquiatra deberán realizar el diagnóstico de demencia y del tipo de que se trate.
Principales señales de alerta:
- Problemas de memoria: Síntoma principal y el más precoz en demencias como el Alzheimer.
- Problemas de orientación: Los problemas anteriores de memoria suelen ir acompañados de problemas de orientación en el tiempo y espacio
- Bruscos cambios del humor sin razón aparente
- Problemas de lenguaje
- Incapacidad para comprender el significado de los números
- Dificultad para controlar su economía
- Dificultad para controlar los desplazamientos
- Dificultad para utilizar el teléfono
- Errores en la medicación
articulo científico:
CUIDADOS DE ENFERMERÍA AL ANCIANO ENFERMO DE
ALZHEIMER (2003-2008)
CUIDADOS DE ENFERMAGEM AO IDOSO COM A DOENÇA DE ALZHEIMER (2003-2008)
*Leite Funchal Camacho, AC, **Coelho, MJ.
*Doutoranda em Enfermagem. Professora da Faculdade de Enfermagem da Universidade
Estácio de Sá. Coordenadora do Núcleo Assistência de Enfermagem/Saúde do Adulto e Idoso.
**Doutora em Enfermagem Professora Adjunta da Escola de Enfermagem Anna Nery da
Universidad Federal do Rió de Janeiro. Brasil.
Palabras clave: Enfermedad de Alzheimer; Enfermería; Cuidados de Enfermería.
Palabras-clave: Doença de Alzheimer; Enfermagem; Cuidados de Enfermagem
RESUMEN
Estudio bibliográfico y de naturaleza cuantitativa y cualitativa cuyos objetivos son identificar y analizar
en las principales bases de datos las referencias que contemplan los cuidados de enfermería al
anciano con enfermedad de Alzheimer. La encuesta incluye 27 referencias a través de la búsqueda
en la base de datos electrónica de la Biblioteca Virtual de Salud y de la colección de la biblioteca de
la EEAN / UFRJ, en el período 2003 a 2008. Los datos recogidos de las referencias apuntan a la
divulgación de sus fuentes a la población y profesionales de la salud. Se encontró una laguna de
conocimiento en donde las referencias encontradas no especifican el cuidado de la enfermería y del
propio profesional de enfermería. Las referencias dirigidas exclusivamente al área de enfermería se
dirigieron a investigaciones de campo o a búsquedas bibliográficas con atención a las personas
mayores con enfermedad de Alzheimer, sus cuidadores y familias. No hubo referencias que se
ocupen de la formación del equipo de enfermería en los ancianos con enfermedad de Alzheimer.
Creemos que existe la necesidad de llevar a cabo la investigación dedicada a la formación continua
de las enfermeras que cuidan de los ancianos con la enfermedad de Alzheimer, y guían a los
cuidadores y familiares.
RESUMO
Estudo bibliográfico e de natureza quanti-qualitativa cujos objetivos são de identificar e analisar nas
principais bases de dados de referências que contemplem o cuidado de enfermagem ao idoso com a
Doença de Alzheimer. A pesquisa contempla 27 referências através da busca na base de dados
eletrônica da Biblioteca Virtual da Saúde e o acervo da biblioteca da EEAN/UFRJ, no período de
2003 a 2008. Dos dados coletados as referências apontam para a divulgação de suas fontes para a
população e aos profissionais da saúde. Verificamos uma lacuna do conhecimento na qual as
referências encontradas não especificam o cuidado de enfermagem e do próprio profissional de
enfermagem. As referências exclusivamente da área da enfermagem estiveram voltadas para
pesquisas de campo ou bibliográficas com o enfoque ao idoso com a Doença de Alzheimer, seus
cuidadores e familiares. Não foram encontradas referências que estão preocupadas com a formação
profissional da equipe de Enfermagem sobre o idoso com a Doença de Alzheimer. Entendemos que
há a necessidade da realização de pesquisas contínuas voltadas para a capacitação dos
profissionais de enfermagem que cuidam de idosa com a Doença de Alzheimer e orientam
ativamente familiares e cuidadores.
ABSTRACT
Bibliographic, qualitative and quantitative study, whose objectives are identifying and analyzing the
main data base and references that examine the nursing care of the elderly with Alzheimer’s disease.
The survey includes 27 references through the search in the electronic database of the Virtual Health
Library and the library collection of EEAN / UFRJ, from 2003 to 2008. The collected data of the
references point at the widening of the sources of the health population and professionals. A
knowledge gap was found where the references do not specify the nursing care and the nursing
professional themselves. References exclusively addressed to nursing were used in scope or
bibliography research with special attention to the elderly with Alzheimer’s disease, care-givers and
families. There were not references that deal with the training of the nursing team in the elderly with
Alzheimer’s disease. We believe the necessity exists for carrying out an investigation dedicated to the
continuous training of nurses that give care to the elderly with Alzheimer’s disease, and guide caregivers
and families.
1.INTRODUCCIÓN
El envejecimiento de la población brasileña tiene algunas tendencias que son similares a
nivel internacional. Así, aumento en la cuota de la población de edad avanzada debido a la
baja tasa de natalidad, aumento de la esperanza de vida, desarrollo de nuevas tecnologías
que tienen tratamientos que hasta hace unos años eran impensables, una perspectiva y un
pronóstico favorables de vida para algunos trastornos.
Las proyecciones del último censo de 2000 del Instituto Brasileño de Geografía y
Estadística, estimaban que la población de 60 años o más de edad en Brasil era de
14.536.029 personas, frente a 10.722.705 en 1991.1
En particular, las previsiones epidemiológicas de la población de ancianos con enfermedad
de Alzheimer a través de los datos de población del Instituto Brasileño de Geografía y
Estadística del Brasil ya citados indican que tenemos cerca de 1.200.000 pacientes, y hay
una incidencia de 100.000 nuevos casos de la Enfermedad Alzheimer por año.2 Aquí el
Sistema Único de Salud (SUS) a través de la información obtenida por el Departamento de
Tecnología de la Información del Sistema Unificado de Salud tiene 707 establecimientos de
referencia para la atención geriátrica y 26 Centros de Referencia en Salud del Adulto y
Envejecimiento, distribuidos por los estados y que sirven de referencia para la atención de
ancianos con enfermedad de Alzheimer.3
La Organización Mundial de la Salud (OMS) en su informe sobre la Salud Mundial en el año
2002 destacaba la enfermedad de Alzheimer como principal trastorno degenerativo del
cerebro. La Enfermedad de Alzheimer se clasifica como un trastorno mental y de comportamiento de acuerdo con la CID-10, que se caracteriza por el deterioro cognitivo,
como la memoria, el pensamiento, la comprensión, el cálculo, el lenguaje, la capacidad de
aprender y el discernimiento.4
Se destaca también la preocupación por una educación continua y apoyo psicológico a las
familias y cuidadores. Cabe destacar que una de las recomendaciones de la Organización
Mundial de Salud es el desarrollo de la legislación orientada a la salud mental, incluida la
Enfermedad de Alzheimer para consolidar y codificar sus principios fundamentales
destinados a garantizar la dignidad de los pacientes con esta enfermedad.4
Acerca de la legislación brasileña sobre la Enfermedad de Alzheimer destaca la Orden nº
2.528, 2006, que incluye una nueva Política Nacional de Salud de los Ancianos. Fija que el
Ministerio de Sanidad debe adoptar las medidas necesarias para revisar la Ordenanza nº
702 de 2002, y también la Ordenanza n° 249 del Serv icio de Asistencia a la Salud (Ministerio
de Salud), de 2002. Estas dos ordenanzas crean los mecanismos para la organización e
implantación de las redes del Estado de Salud de Envejecimiento, en base a las condiciones
de la gestión y el reparto de responsabilidades definido por las Normas de funcionamiento
de la asistencia a la salud.5
No podemos dejar de destacar que en 2003, el Congreso Nacional aprobó y el Presidente de
la República sancionó el Estatuto del Anciano en la Ley 10.741, preparada con una intensa
participación de entidades de defensa de los intereses de los ancianos. El Estatuto del
Anciano extiende la respuesta del Estado y la sociedad a las necesidades de la población de
edad avanzada, pero no trajo consigo los medios para financiar las acciones propuestas en
el ámbito de la salud. Destaca el Capítulo IV del Estatuto del Anciano que trata
específicamente sobre el papel del Sistema Unificado de Salud para garantizar la atención a
la salud del anciano de manera plena en todos los niveles de atención.6
Así, aunque la legislación brasileña sobre el cuidado de las personas de edad es bastante
avanzada, la práctica, en algunos casos, es inoperante y poco satisfactoria. La vigencia del
Estatuto del Anciano, su utilización como instrumento para la consecución de los derechos
de los ancianos, la ampliación de la Estrategia de Salud de la Familia que indica la presencia
de ancianos y familias en una situación de gran vulnerabilidad y la integración social todavía
incipiente en las Redes del Estado de Asistencia de Salud de los Ancianos hacen relevante
la readecuación de la Política Nacional de Salud de la Persona Anciana.
A pesar de estas informaciones pertinentes, vemos una preocupación del Gobierno de
capacitar a los profesionales de la salud (entre ellos el equipo de Enfermería) en la
instrumentalización de dichos conocimientos, su difusión y dirigida a la salud y a la calidad
de vida de los pacientes, los miembros de la familia y cuidadores responsables de la
Enfermedad de Alzheimer.
Para desarrollar el artículo buscamos en las referencias que figuran en las bases de datos
de las principales publicaciones en el periodo de enero de 2003 a marzo de 2008 que tenían
información sobre la formación profesional y las perspectivas dirigidas a los profesionales de
Enfermería en relación a los ancianos con la Enfermedad de Alzeimer. Así, identificamos el
siguiente objeto de estudio para el desarrollo de nuestro trabajo: la atención de enfermería a
los ancianos con Enfermedad de Alzheimer y la formación de los profesionales de
enfermería.
Por lo tanto creemos que la comunicación para ciertos grupos es una ventana de
conocimientos. Enfatizar la importancia de los descubrimientos grupales y apoyar la aplicación de soluciones conjuntas a problemas complejos, como los que vinculan la vida y la muerte. Dejar aflorar la complejidad de relaciones e interacciones en el universo de Profesionales de la salud, los clientes y el mundo.7
En consonancia con este objeto de estudio trazamos los siguientes objetivos: identificar y
analizar en las principales bases de datos las referencias que se ocupan de los cuidados de
enfermería a los ancianos con enfermedad de Alzheimer.
La justificación de este estudio se centra en la necesidad de descubrir en las referencias
cómo está siendo tratado el cuidado de enfermería ante la enfermedad de Alzheimer.
2. METODOLOGÍA
Este estudio fue del tipo bibliográfico y exploratorio, con abordaje cuantitativo/cualitativo a
través de base de datos electrónicas accesibles por Internet y la Biblioteca de la Escuela de
Enfermería Anna Nery de la Universidad Federal de Río de Janeiro.
Se realizó un estudio de las referencias bibliográficas partir de enero de 2003 a marzo de
2008 por el acceso a las bases de datos contenidos en la Biblioteca Virtual de Salud (BVS),
en Lilacs (Literatura Latinoamericana y del Caribe en Ciencias de la Salud), en Medline
(Biblioteca Nacional de Medicina) y Scielo (Librería Electrónica Científico On Line). Además,
la búsqueda se realizó en la base de datos internacional PUBMED.
Las siguientes palabras fueron utilizados para la búsqueda: "Alzheimer", "Cuidado" y
"Enfermería", en que las referencias deben abordar la enfermedad de Alzheimer en los
ancianos con más de 65 años. Se consideraron las publicaciones en inglés, francés, español
y portugués. Además, utilizamos como criterio de selección los artículos de libre acceso en
las referidas bases de datos.
El periodo de recogida de datos fue de 05/06 a 15/03, de 2008, durante 12 horas y 24
minutos totales, en que se encontraron 14 textos de la base de datos Medline y todos fueron
controlados, por lo tanto, no forman parte de nuestro análisis. Sin embargo, a partir de los
datos de Scielo se encontraron 03 artículos dentro de los criterios establecidos con acceso
gratuito. Sobre la base de datos Lilacs se encontraron alrededor de 07 artículos y 01 tesis de
maestría. De estas referencias obtenidas de acceso libre tenemos 06 artículos. Sólo 02
referencias tuvieron control del acceso (01 artículo y 01 tesis de maestría) que obtuvimos en
la biblioteca de la Escuela de Enfermería Anna Nery de la Universidad Federal de Río de
Janeiro y por su contenido relevante fueron accesados, contemplando su contenido en este
estudio. Sobre la base de datos PubMed se encontraron 21 artículos. De estos 21 artículos
sólo 16 son de libre acceso.
Por lo tanto, seleccionamos alrededor de 27 referencias que abarcaron el análisis de la
información en este estudio. Los artículos han sido catalogados y analizados buscando un
resumen de los mismos a través de una tabla de organización, donde inicialmente cada
referencia se ordenó con su título, nombre del autor, la titulación de los autores, tipo de
publicación y el enfoque metodológico, la esencia del contenido y la producción de los
conocimientos, laguna de conocimiento, limitaciones, bases de datos y recomendaciones de
los autores.
El análisis cuantitativo se desarrolló a través de frecuencia simple y el desarrollo de este
estudio es parte de la tesis de doctorado en enfermería que se está desarrollando en el
grupo de Cuidar/Cuidados de enfermería y en el laboratorio de cuidado hospitalario y Prehospitalario
de la Escuela de Enfermería Anna Nery de la Universidad Federal del Río de
Janeiro - Brasil.
Para rellenar estas categorías fue necesaria la lectura exhaustiva del material para tener una
Mejor comprensión de los contenidos que atañen al objetivo del estudio.
3. RESULTADOS Y ANÁLISIS DE LAS INFORMACIÓNES
En cuanto al año de publicación de las referencias relacionadas con la enfermedad de
Alzheimer durante el período comprendido entre enero de 2003 a marzo de 2008 son
aproximadamente de 01 publicación en el año 2008, 03 publicaciones en el año 2007, 08
publicaciones en el año 2006; 05 publicaciones en 2005, 07 publicaciones en 2004 y 03
publicaciones en el año 2003.
Es importante destacar que no existen referencias en español y francés en el período
estudiado que siguiera a las palabras de búsqueda. Sin embargo, hemos encontrado
alrededor de 11 referencias en lengua portuguesa y 16 en inglés.
De las 27 publicaciones encontradas, había cerca de 87 autores de los cuales 26 eran
licenciados en Enfermería. De esta muestra 16 enfermeras tienen la titulación de Doctor, 05
tiene el título de maestría y 07 enfermeras graduadas sin especificación de sus titulaciones.
No hubo indicios en los autores enfermeros en cuanto a la especialización y con título de
PhD.
Sin embargo, hemos encontrado alrededor de 61 licenciados en medicina, de los cuales 16
son PhDs, 12 tienen la titulación de doctor, 11 médicos con maestría, 03 son médicos
especialistas y 21 no especificaron sus titulaciones en las publicaciones encuestadas.
En otras graduaciones son 02 los profesionales de la salud con el título de Ph.D. (01
fisioterapeutas y 01 asistente social), 01 profesionales de la salud con el título de maestro
(01 asistente social), 02 profesionales de la salud con el título de especialista (02 terapeutas
ocupacionales), 05 profesionales de la salud sin especificación de su titulación (03
psicólogos y 02 biólogos). No había profesionales de la salud con el título de PhD.
Sobre el tipo de método utilizado para tratar de poner de relieve las categorías de los
procedimientos utilizados, verificamos que diversos autores utilizan más de un instrumento
de recolección de datos. Así, en las referencias investigadas tenemos 07 del tipo referencia
de bibliografía, 03 referencias utilizando la observación participante, 02 referencias utilizaron
datos socio-demográficos y epidemiológicos, 07 referencias utilizaron un cuestionario semiestructurado,
en colaboración con las escalas de evaluación, 03 referencias utilizaron la
entrevista abierta , 04 referencias utilizaron el método randomizado, 01 referencia utilizó la
entrevista semi-estructurada y 04 referencias no especifican el método utilizado.
Sobre la no especificación del método percibimos que en la producción de trabajos
científicos existen dos aspectos a ser observados: uno referente a la demarcación del
problema y a la inserción del autor en la realidad estudiada; otro se relaciona con la
dificultad en utilizar un referencial teórico coherente y compatible con las perspectivas
conceptuales orientadoras de los estudios. Trátase de dificultades reales que se presentan
en la elaboración del trabajo científico: la delimitación del problema y la elección de la
metodología de investigación.
Sobre el criterio utilizado 10 referencias tienen un enfoque cualitativo, otras 10 referencias
utiliza el enfoque cuantitativo, 01 referencia no especifica su enfoque de investigación, y sólo
01 referencia tiene el enfoque cuantitativo y cualitativo.
Acerca de la investigación cualitativa encontramos que examinan el comportamiento
humano, en opinión del autor, mediante la observación naturalista y no controlada. Es decir
que son subjetivas y están cerca de los datos orientadas al descubrimiento, al proceso y
asumen una realidad dinámica. Sin embargo, la investigación cuantitativa se orienta a la
búsqueda de la magnitud y las causas de los fenómenos sociales, sin interés en la
dimensión subjetiva y utilizan procedimientos controlados. Es decir, son objetivos y
orientados a los resultados que son replicables y generalizados.9
Otra categoría que se analizó en las referencias fue la esencia del contenido y su producción
de conocimiento. Hay 01 que trata sobre la forma y de las modificaciones de expresión de
los genes y cómo esto puede ser la causa de algunas enfermedades entre ellas la
enfermedad de Alzheimer. Encontramos 02 referencias que utilizaron el mini-mental y el
estilo de doping afrontamiento (capacidad de los ancianos con enfermedad de Alzheimer
para acceder a las situaciones que enfrentan a lo largo de su existencia), 10 referencias
aludieron a la calidad de vida de la familia y los cuidadores; 01 referencia trabajó la Política
Nacional sobre el Envejecimiento y el envejecimiento de salud del anciano como
Enfermedad de Alzheimer, 02 referencias hablan sobre la visita domiciliaria como de interés
para los ancianos con la Enfermedad de Alzheimer, 02 referencias habla sobre la
importancia de la calidad de la atención prestada a los ancianos con la Enfermedad de
Alzheimer, 02 referencias hablan sobre la práctica multidisciplinaria a los ancianos con la
Enfermedad de Alzheimer; 01 referencia tocó en el análisis de los registros médicos sobre la
sarna en los ancianos con demencia de Alzheimer, 02 referencias son pura descripción de
las actividades médicas, 01 de referencia dedicada a la tercera edad con Enfermedad de
Alzheimer a través de estudios de las drogas; 01 referencia trata sobre lo estudio de los
factores de riesgo para el paciente con la Enfermedad de Alzheimer.
En la categoría sobre laguna del conocimiento ninguna referencia especifica el cuidado de la
enfermería y del propio profesional de enfermería. No hay un relieve sobre el personal de
enfermería ni siquiera en las referencias desarrolladas por enfermeras. También verificamos
que las referencias exclusivamente del ámbito de enfermería estuvieron orientadas a las
investigaciones de campo o búsquedas bibliográficas con atención a ancianos con la
Enfermedad de Alzheimer, sus cuidadores y familiares. Otro aspecto que vale la pena
destacar es que en términos de laguna de conocimiento, no se han encontrado referencias
con la formación profesional del equipo de Enfermería sobre el anciano con la Enfermedad
de Alzheimer.
Acerca de la categoría que se ocupa de las limitaciones de los estudios, destacamos 03
referencias de relieve no profundizan científicamente sobre el procedimiento metodológico y
su contenido científico; 08 referencias son una vista previa de su temática dedicada sólo a
los cuidadores de ancianos con Alzheimer, 05 referencias tuvieron un cuantitativo de sujetos
insuficiente como muestra; 06 referencias de la enfermería destacan su actividad
profesional, 03 referencias tienen su enfoque dedicado a los ancianos con la Enfermedad de
Alzheimer y 02 referencias su enfoque está dedicado a los ensayos de medicamentos.
En la categoría relativa a las recomendaciones de los autores hay 08 referencias con
recomendaciones destinadas a los cuidadores (familiares y cuidadores formales), 07
recomendaciones dirigidas a las actividades médicas, 07 recomendaciones se centraron en
las actividades del equipo multidisciplinario y 05 recomendaciones dirigidas a la atención de los ancianos con Enfermedad de Alzheimer, como las actividades encaminadas para mejorar
la condición física y mental de los pacientes, la prevención de caídas y el uso de dispositivos
de protección, y la prevención de sus complicaciones para los pacientes encamados.
El análisis de estas tendencias nos ha permitido comprender que la dirección de las
referencias estudiadas va dirigida a los pacientes con la Enfermedad de Alzheimer, de sus
familias y de sus cuidadores. A pesar de algunas limitaciones propias de las referencias se
da la orientación dominante a los ancianos con la Enfermedad de Alzheimer por los
profesionales de enfermería que están participando activamente de los cuidados y
orientaciones en los grupos de apoyo. Es una tarea ardua que requerirá una postura
reflexiva en la búsqueda de nuevos conocimientos y estudios sobre la Enfermedad de
Alzheimer para el desarrollo de la enfermería geriátrica y gerontológica.
4. CONSIDERACIONES FINALES
A través de la identificación y análisis en las grandes bases de datos, referencias que se
ocupen de la relevancia de la capacitación de los profesionales de enfermería hacia los
ancianos con Alzheimer y su relación con los cuidados de enfermería, encontramos una
preocupación en el sentido de divulgar la evolución de la Enfermedad de Alzheimer y la
atención a sus cuidadores y familiares. Este hecho es corroborado por los datos estadísticos
del Instituto Brasileño de Geografía y Estadística y del Departamento de Tecnología de la
Información del Sistema Único de Salud, la Organización Mundial de Salud y las propias
políticas de salud brasileña dirigidas a los ancianos con la Enfermedad de Alzheimer.
Las propuestas de estas fuentes fidedignas apuntan a su divulgación a la población, así
como a los profesionales de la salud en su conjunto. Otro aspecto a destacar es que no
existe un programa de capacitación dirigido a los profesionales de la salud y, en particular,
al personal de enfermería para el seguimiento y atención de enfermería a los ancianos con
la Enfermedad de Alzheimer, con medidas que deben ser específicas y distintas y que
necesitan de una tecnología en su composición.
Detectamos que las referencias estudiadas no destacan la formación y la capacitación del
personal de enfermería para la atención de enfermería de los ancianos con Enfermedad de
Alzheimer.
Asimismo, destacamos la limitación de las referencias en este sentido porque algunos no
especifican datos sobre los procedimientos metodológicos de los estudios, no especifican la
titulación de sus autores y las referencias al número de los sujetos utilizados no eran
representativos, en detrimento de sus procedimientos metodológicos utilizados.
Creemos que existe la necesidad de realizar investigaciones continuas, así como de
publicaciones en periódicos de gran circulación dirigidas a la preparación y capacitación de
los profesionales de enfermería en todos los niveles que cuidan de los ancianos con la
Enfermedad de Alzheimer y orientar en los grupos de apoyo y en las consultas de
enfermería a familiares y cuidadores de esta clientela. Es esencial esta recomendación, ya
que cada año el número de atenciones a los ancianos con probable diagnóstico de esta
enfermedad aumenta en una incidencia de 100.000 nuevos casos por año, por lo que
requieren una dirección específica en la construcción de conocimientos de enfermería con
cuidados nuevos y renovados.
5. REFERENCIAS
1 INSTITUTO BRASILEIRO DE GEOGRAFIA E ESTATÍSTICA (IBGE). Perfil dos idosos
responsáveis pelos domicílios no Brasil de 2000. [cd-rom]. Rio de Janeiro (rj): ibge; 2002.
2 ALZHEIMER MED. Previsão Epidemiologia da Doença de Alzheimer. [on line] 2007 jul/ago
[aprox.7 telas]. Disponível em: http://www.alzheimermed.com.br.
3 MINISTÉRIO DA SAÚDE (BR). Idosos terão Caderneta de Saúde. 112ª ed. Brasília (df).
Rrevista Saúde, Brasil. 2005 ago: 07.
4 ORGANIZAÇÃO MUNDIAL DA SAÚDE (OMS). Relatório Mundial da Saúde – Saúde
Mental: Nova Concepção, Nova Esperança. Portugal: Lisboa, 2002.
5 MINISTÉRIO DA SAÚDE (BR). Portaria nº 2.528 de 2006: Nova Política Nacional de Saúde
da Pessoa Idosa. Brasília (df); 2006.
6 MINISTÉRIO DA SAÚDE (BR). Lei 10.741 de 2003: Lei do Estatuto do Idoso. Brasília (df);
2003.
7 LIMA MJ. O cuidar de Enfermagem: Você é a diferença. rev. Enferm. UERJ 1995 out; 3 (2):
196-201.
8 SANTOS IS, FIGUEIREDO NMA, MACHADO WCA. O Nó da Pesquisa é o Problema ou a
metodologia? Avaliação Preliminar de Trabalhos Científicos de Enfermagem. Rev. Enferm.
UERJ 1995 maio; 3 (1): 29-36.
9 SERAPIONI M. Métodos Qualitativos e Quantitativos na Pesquisa Social em Saúde:
Algumas Estratégias para Integração. Rev. Ciência & Saúde Coletiva 2000 5 (1): 187-192.
Parkinson
Es una enfermedad degenerativa
consistente en la muerte de las neuronas dopaminérgicas, productoras de la
dopamina, necesaria para una adecuada coordinación de los movimientos. La causa
de la enfermedad continúa siendo desconocida, aunque se cree que existe cierto
patrón hereditario familiar. La padece un 1% de las personas mayores de 60
años.
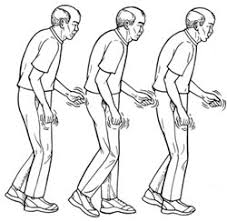
El Parkinson se caracteriza por: la rigidez progresiva, la lentitud primero y luego la falta de movimientos, la postura encorvada y el temblor. El temblor es el signo más conocido de la enfermedad de Parkinson. Pero no todas las personas mayores que tiemblan tienen enfermedad de Parkinson.
En los enfermos con Parkinson se ralentizan todos los movimientos y la expresión verbal, lo que conduce a pensar que también sus capacidades mentales están alteradas y que sufren demencia. Pero no es así. El paciente conserva su lucidez, pero es prisionero de su cuerpo, de un implacable engranaje que alterna los momentos de lentitud y rigidez con otros normales. El enfermo con Parkinson pasa por momentos en los que se encuentra normal con otros en los que presenta mucho temblor o mucha lentitud. El rostro puede ser amímico, sin expresión, lo que no significa que el paciente no entienda, sienta y comprenda todo lo que ocurre a su alrededor.
Es importante acudir cuanto antes al médico especialista y seguir de manera rigurosa el tratamiento médico prescrito, pues en esta enfermedad es muy eficaz, y comentar al médico todas las incidencias que aparezcan con su administración.
Las recomendaciones útiles para los familiares de personas mayores con Parkinson son las siguientes:
- Realizar ejercicio, ya que en combinación con la medicación mejora la calidad de vida gracias a la disminución de la tensión y la rigidez del enfermo. Hay que animarle por todos los medios a que camine cada día.
- Valorar positivamente las fuerzas y capacidades del enfermo.
- No insistir en aquello que no puede hacer.
- Implicarle en la toma de cualquier decisión que le concierna.
- Evitar a toda costa estresarle más dando muestras de impaciencia.
- Distribuir las tareas y actividades del día en etapas cortas y sucesivas a fin de facilitar su realización. No hay que olvidar que una persona con Parkinson no puede hacer dos cosas a la vez y que necesita ejecutar cada movimiento de forma consciente.
- Favorecer el descanso. Las tareas cotidianas exigen más tiempo y energía a un enfermo con Parkinson que a cualquier otra persona. Por eso es esencial que descanse y recupere la fuerza necesaria para llevarlas a cabo.
- Reservar los momentos en que el medicamento produce su máximo efecto para la realización de las actividades que requieran más movimientos, como la higiene personal o el vestirse.
- Tener en cuenta que los problemas de incontinencia son debidos a la lentitud con que la persona enferma se dirige al baño, que debe estar lo más próximo posible a la habitación donde el enfermo pasa la mayor parte del tiempo.
- Si el paciente tiene dificultades con el lenguaje, cosa frecuente, pero que no ocurre en todos los casos, hay que mirarle de frente y prestarle toda la atención, dándole tiempo para pronunciar las frases, sin interrumpirle ni hablar por él
articulo científico

Mi SciELO
Versión impresa ISSN 0016-3813
Gac. Méd.
Méx v.140 n.4 México jul./ago. 2004
Los
genes y la enfermedad de Parkinson
Genes and Parkison's
Disease
Fabio
Salamanca–Gómez*
* Académico Titular
Jefe, Unidad de Investigación Médica en Genética Humana, Centro Médico Nacional
Siglo XXI, IMSS
Coordinador: Fabio
Salamanca–Gómez
Correspondencia
y solicitud de sobretiros:
Dr. Fabio Salamnca.
Apartado Postal 12–951
México, D.F. 03020
Dr. Fabio Salamnca.
Apartado Postal 12–951
México, D.F. 03020
La enfermedad de
Parkinson es un desorden neurodegenerativo, progresivo de curso prolongado, que
se manifiesta en la edad adulta y que clínicamente se caracteriza por temblor
rítmico involuntario, rigidez, pérdida de la expresión facial, salivación y
manifestaciones psiquiátricas, particularmente del tipo de la depresión.
En la mayoría de los
casos el padecimiento es esporádico pero en cerca de 5% se encuentran
antecedentes familiares.
Además de las
manifestaciones clínicas la enfermedad de Parkinson se caracteriza por
presentar depósitos de material proteico en el citoplasma de las neuronas que
se conocen como cuerpos de Lewy, y el hallazgo más notable es una pérdida
selectiva de las neuronas dopaminérgicas en la sustancia nigra y el locus
ceruleus.
Desde el punto de
vista de los factores ambientales desencadenantes de la enfermedad, es bien
conocido el antecedente de la encefalitis de von Ecónomo que se presentó en los
años siguientes a la primera guerra mundial, así como los efectos de la
intoxicación accidental por la metil–fenil–tetrahidropiridona, conocida como
MPTP por sus siglas en inglés.
Esta sustancia, así
como algunos pesticidas, pueden inhibir el primer complejo enzimático de la
cadena transportadora de electrones en la mitocondria. Este hecho, así como el
hallazgo de que la administración crónica del inhibidor lipofílico del complejo
I, la retonona, puede producir muchas de las manifestaciones de la enfermedad
de Parkinson, incluyendo los cuerpos de Lewy, permiten suponer que el estrés
oxidativo puede participar en la destrucción de las neuronas dopaminérgicas.
Si se conocen estos
factores ambientales, ¿cuál es, entonces, la participación genética?
Esta es una línea de
investigación que ya ha aportado resultados sorprendentes: hace sólo unos
cuantos años que un grupo de investigadores1 describieron una forma
familiar de enfermedad de Parkinson en la cual descubrieron una mutación en el
gen que codifica para la alfa–sinucleína, hallazgo que fue corroborado un año
más tarde por Kruger y colaboradores2 en el estudio de otra familia.
Un paso
trascendental se alcanzó cuando Feany y Bender3 desarrollaron
drosophilas transgénicas que expresan el gen humano de la alfa–sinucleína e
introdujeron en ellas tanto el gen normal como los genes correspondientes a las
mutaciones previamente descritas. En ambos casos se observó una notable pérdida
de neuronas del sistema dopaminérgico, e incluso la presencia de los cuerpos de
Lewy.
Los investigadores
desarrollaron además una prueba con el objeto de establecer si las moscas que
sobre–expresan el gen déla alfa–sinucleína tenían alteraciones del
comportamiento y demostraron que cuando estos animales envejecen presentan
importantes deficiencias en las pruebas de locomoción.3
Hace menos de un
año, Singleton y colaboradores4 demostraron, estudiando una familia
en la cual la enfermedad de Parkinson segregaba como una entidad autosómica
dominante, que el locus por triplicado de la alfa–sinucleína era la causa de la
enfermedad de Parkinson.
Muy recientemente el
mismo grupo de investigadores que había descrito una forma autosómica recesiva
de la enfermedad ocasionada por mutaciones en el gen PARK6, localizado en 1p36,
ha encontrado que una forma hereditaria de comienzo temprano se debe a
mutaciones en el gen PINKI (Quinasa 1 PTEN–inducida).5
Esta es la primera
proteína localizada en la mitocondria funcionamiento de las mitocondrias. Pero
codificada por el DNA nuclear que se encuentra implicada en la patogénesis de
la enfermedad de Parkinson, y que se suma a otras mutaciones de proteínas que
participan en el estrés oxidativo, tales como la DJ–1 y la Parkina (Ubicuitina
E3 ligasa), así como la ubicuitina–carboxiterminal–hidrolasa 1 (UCHL 1), un
componente del sistema ubicuitina–proteasoma (UPS), que degrada las proteínas
alteradas, y que también se han encontrado mutadas en casos familiares de la
enfermedad.
El hallazgo de
mutaciones en la quinasa PINH1 no sólo arroja luz sobre la patogénesis de la
enfermedad de Parkinson sino también abre nuevas líneas de investigación sobre
las enfermedades neurodegenerativas y el funcionamiento de las mitocondrias.
Revista Memoriza.com 2009; 4:1-16 ISSN 0718-7203
1
Enfermedad de Parkinson: Tratamiento farmacológico de los
síntomas motores
Pharmacologic treatment of motor symptoms in Parkinson disease
Daniela Urrutia E1, Mª Daniela Contreras M1, Constanza Caneo1 Jorge González-
Hernández2
1 Internas de Medicina Pontificia Universidad Católica de Chile.
2 Neurólogo, Hospital de Urgencia Asistencia Pública, Facultad de Medicina, Pontificia Universidad Católica de Chile.
Introducción y epidemiología
Descrita en 1817 por James Parkinson, la enfermedad de Parkinson es una enfermedad
neurodegenerativa, crónica y progresiva que produce principalmente alteraciones en el
sistema motor. La enfermedad de Parkinson es la causa más frecuente de parkinsonismo
(temblor de reposo, rigidez, bradicinesia e inestabilidad postural) (Tolosa 2006, Olanow
2001)
La prevalencia de esta enfermedad es de 0,3% en la población general y de 1% en mayores
de 60 años. Su incidencia aumenta con la edad desde 17,4/100000 habitantes por año entre
los 50-59 años a 93,1/100000 habitantes por año entre los 70-79 años. El riesgo de
desarrollar la enfermedad es de un 1,5% a lo largo de la vida. Es 1,5 veces más frecuente en
hombres que en mujeres. (Nussbaum 2003, de Lau 2006, Lees 2009)
La edad promedio de inicio es 60 años con una sobrevida promedio desde el diagnóstico de
unos 15 años. La causa de muerte es difícil de identificar en la mayoría de los casos; de las
causas identificables, la más frecuente es neumonía. En Chile la mortalidad por EP entre
los años 1990-2003 varió entre 0.35 y 2.08 por 100000 habitantes, para la población
general. La mortalidad es 1.7 veces mayor en hombres que en mujeres y se concentra
fundamentalmente en los grupos etarios de 70-79 años y en mayores 80 años. (Lees 2009,
Ministerio de salud 2008)
El uso de levodopa da a estos pacientes una expectativa de vida casi normal. (Hoehn y
Yahr, 1967, Marttila 1977)
En enero del 2008, la enfermedad de Parkinson fue incluida como plan piloto en el
programa de Garantías Explícitas en Salud (GES). Estas garantías incluirían diagnóstico,
tratamiento y rehabilitación de las personas con esta enfermedad. (Ministerio de Salud
2007).
Patogénesis
La modulación del movimiento a nivel de los ganglios basales, se produce a partir de la
sustancia negra (parte compacta) que actúa mediante la dopamina a través de dos vías; una
indirecta a través del cuerpo estriado- globo pálido (porción externa) - núcleo subtalámico –
globo pálido (porción interna) – tálamo que ejerce una función inhibitoria finalmente en la
corteza; y otra vía directa a través del cuerpo estriado - globo pálido (porción interna) –
tálamo, que ejerce una función excitatoria a nivel cortical.
En la enfermedad de Parkinson se produce una depleción dopaminérgica, en la sustancia
negra y en la via nigro-estriatal hacia el cuerpo estriado. Al disminuir la dopamina en la
sustancia negra se produce una hipersensibilidad de los receptores de dopamina D2 y una
hiporespuesta de los receptores D1 en el cuerpo estriado. Esto genera una sobre
estimulación de la vía indirecta e inhibición de la vía directa lo que finalmente produce una
inhibición de la corteza motora, lo que se manifiesta clínicamente en síntomas
parkinsonianos típicos como la bradicinesia. (Bamford 2004) ( Figura 1
)
)

Figura 1: A la Izquierda se observa el circuito ganglionar normal. En verde está señalada la vía indirecta, a partir del cuerpo estriado con sus receptores D2. En amarillo está señalada la vía directa a partir de los receptores D1.
A la derecha está representada la enfermedad de Parkinson donde por disminución de la dopamina en la sust. negra se produce una hiper reactividad de los receptores D2 e hipo reactividad de los receptores D1. Esto produce una sobre estimulación de la vía indirecta por sobre la vía directa; lo que finalmente inhibe el impulso excitatorio del tálamo hacia la corteza motora, generando la pobreza de movimiento
El mecanismo neurodegenerativo preciso que genera esta enfermedad no está claro, sin embargo diferentes eventos (genéticos, medio ambientales, inflamatorios, inmunológicos,
A la derecha está representada la enfermedad de Parkinson donde por disminución de la dopamina en la sust. negra se produce una hiper reactividad de los receptores D2 e hipo reactividad de los receptores D1. Esto produce una sobre estimulación de la vía indirecta por sobre la vía directa; lo que finalmente inhibe el impulso excitatorio del tálamo hacia la corteza motora, generando la pobreza de movimiento
El mecanismo neurodegenerativo preciso que genera esta enfermedad no está claro, sin embargo diferentes eventos (genéticos, medio ambientales, inflamatorios, inmunológicos,
estrés oxidativo, etc.) interactuarían entre sí produciendo finalmente apoptosis y necrosis de
las neuronas de la sustancia negra. (Cory-Slechta 2005, Schulz 2008)
Histopatológicamente se puede observar despigmentación (por disminución de
neuromelanina), pérdida neuronal y gliosis, principalmente en la sustancia negra parte
compacta y locus ceruleus (puente). En las neuronas restantes se puede observar los
Cuerpos de Lewy; que corresponden a inclusiones eosinofílicas intranucleares, características de la enfermedad de Parkinson. (Spillantini 1997)
El principal factor de riesgo para desarrollar esta enfermedad neurodegenerativa es la edad,
habiendo sólo un 10% de casos menores de 45 años. También se han postulado otros
factores de riesgo como exposición laboral a pesticidas, metales pesados, el sobrepeso y
dietas altas en fierro; sin embargo la evidencia al respecto no es concluyente. También se
ha visto una mayor frecuencia de enfermedad de Parkinson en algunas enfermedades
metabólicas (Ej: Enf. Gaucher) siendo más frecuente esta asociación en la población judía
Ashkenazi. (de Lau 2006)
Además se ha atribuido un rol protector para el tabaco, ya que se ha visto que aquellas
personas que nunca han fumado tienen el doble de riesgo de desarrollar esta enfermedad.
Por otro lado se ha encontrado una menor incidencia en personas que consumen cafeína.
(Ritz 2007, Ross 2000)
Si bien la mayoría de los casos son esporádicos, hay formas genéticas de esta enfermedad.
Especialmente cuando son de presentación temprana (menores de 50 años). Determinan
edad de presentación más temprana, con un curso más benigno y raramente presentan
síntomas bulbares o demencia. (Gasser T 2007, Lees 2009).
Manifestaciones clínicas
Los síntomas cardinales son la bradicinesia, el temblor y la rigidez. También se considera
dentro de estos la inestabilidad postural, pero ésta es de inicio más tardío. Su presentación
es gradual y muchas veces sus síntomas atribuidos a la edad, lo que produce un retraso en el
diagnóstico de 2 a 3 años. (Gelb 1999, Ward 1990, Hughes 1992),
El temblor es de reposo, disminuye al mantener una postura o realizar un movimiento.
Presente en el 70% de los pacientes con Parkinson, generalmente se inicia en una mano
con compromiso unilateral para luego extenderse al lado contralateral a lo largo de los
años. Puede afectar también piernas, lengua, labios y mandíbula. (Hoehn 1967, Scout
1970, Hunker 1990, Chou 2009)
La bradicinesia se define como una lentitud en el inicio, realización o finalización del
movimiento voluntario. Es la principal causa de discapacidad en estos pacientes. Afecta
prácticamente a todos los pacientes. En el brazo parte de distal a proximal, con deterioro de
la motricidad fina inicialmente, también se observa disminución o ausencia de braceo. En
las piernas se manifiesta por alteración en la marcha con enlentecimiento y pasos cortos
además de sensación de inestabilidad. Cuando la enfermedad progresa, el congelamiento de
la marcha y la festinación se presentan. James Parkinson definió la festinación como “un
irresistible impulso ha hacer los pasos muchos más cortos y rápidos” (Parkinson 1817)
La rigidez, que está presente en el 90% de los pacientes, generalmente es de inicio
unilateral y en el mismo lado del temblor. Puede progresar al lado contralateral pero se
mantiene de forma asimétrica. El lado de inicio sigue siendo el más afectado. Puede
presentarse en forma de rueda dentada. Esto significa que hay breves episodios de
oposición alternados con episodios de relajación. En otros casos la resistencia se mantiene
constante, lo que se denomina “rigidez en tubo de plomo”. Aquí la resistencia persiste
uniforme en todo el rango del movimiento, tanto en flexión como en extensión (tubo de
plomo) y no cambia al variar la velocidad con que se moviliza el segmento, a diferencia de
la espasticidad. (Hughes 1992, Scott 1970, Deuschl 1998, Chou 2009, Ministerio de salud
2007)
Las alteraciones posturales son más tardías y se manifiestan por inestabilidad con tendencia
a las caídas. (Muslimovic 2008). Puede haber, además, facie hipomímica, hipofonía,
disfagia, alteración del parpadeo, micrografía y distonías.
Si bien esta enfermedad afecta principalmente al sistema motor, también puede tener
manifestaciones no motoras y neuro-psiquiátricas como alteraciones cognitivas, psicosis,
trastornos del ánimo, del sueño, disfunciones autonómicas (ortostatismo, constipación,
incontinencia urinaria) y olfatorias (hiposmia). (Langston 2006, Chou 2009)
Diagnóstico
El diagnóstico es clínico, debe presentar al menos 2 de las manifestaciones cardinales
sumado a una respuesta satisfactoria a la terapia con levodopa. El diagnóstico es más
probable si además tiene inicio unilateral, temblor de reposo o asimetría durante la
evolución siendo el lado inicial el más comprometido. (Hughes 1992)
Debe tenerse presente, como diagnóstico diferencial, otras enfermedades
neurodegenerativas que también se presentan con síntomas similares, como la demencia por
cuerpos de Lewy, la degeneración corticobasal, la atrofia multisistémica y la parálisis
supranuclear progresiva. (Tolosa 2006, Ahlskog 2000)
Debe descartarse otras condiciones que producen parkinsonismo secundario, dentro de las
cuales está el uso de drogas (como antipsicóticos, antieméticos, bloqueadores del calcio), la
exposición a tóxicos (como el monóxido de carbono y metanol) y las lesiones estructurales
(tumores, hidrocefalia, hematoma subdural crónico, infecciones del SNC, enfermedad
cerebrovascular) (Chou 2009, Tolosa 2006, Mena 2006, Ministerio de salud 2007)
En general debe buscarse otra causa de parkinsonismo si las caídas se presentan al inicio de
la enfermedad, si tiene una mala respuesta a levodopa, si hay simetría al inicio, progresión
rápida, disautonomía al inicio de la enfermedad o ausencia de temblor. En caso de
sospechar causas secundarias podría requerirse una neuroimagen. (Chou 2009,
Suchowersky 2006, Ministerio de salud 2007)
Tratamiento en la Enfermedad de Parkinson
El tratamiento debería ser integral, a través de un equipo multidisciplinario, mantenerse a lo
largo de la vida y contar con apoyo familiar y social. El manejo idealmente debe abordar
medidas farmacológicas y no farmacológicas.(Carter 1998, Cornella 1994)
Esta revisión sólo abordará el manejo farmacológico de los síntomas motores de la Enfermedad de Parkinson.
El tratamiento actualmente disponible es sintomático. La decisión de ocupar un fármaco
sobre otro, así como el momento de iniciar la terapia, debe ser individualizada. Esto
tomando en cuenta la edad, el impacto de la enfermedad, los posibles efectos adversos y los
costos relacionados con la medicación. (Olanow 2001)
La droga cardinal en el tratamiento de la enfermedad de Parkinson es la levodopa; una
prodroga precursora de la dopamina. Es el fármaco más efectivo. Se ha asociado a una
menor morbimortalidad en comparación con la era pre-levodopa y prácticamente beneficia
a todos los pacientes con enfermedad de Parkinson confirmada. Se usa en combinación con
un inhibidor de la descarboxilasa (carbidopa o benserazida), para prevenir los síntomas
propios de su conversión periférica a dopamina (náuseas, vómitos e hipotensión
ortostática). (Olanow 2001, Diamond 1989).
A pesar de la efectividad de la levodopa, su uso se ha limitado por un posible rol
neurotóxico. En estudios in vitro se ha visto que el uso de levodopa aumentaría la
liberación de radicales libres en las neuronas dopaminérgicas produciendo muerte celular.
Sin embargo, la concentración de levodopa usada en estos estudios es considerablemente
mayor que la alcanzada en los pacientes con Parkinson. Además los cultivos de neuronas
dopaminérgica carecen de los mecanismos de defensa proporcionados por las células
gliales in vivo. (Stocchi 2005, Basma 1995, Benetello 1993, Mena 1992)
En el estudio ELLDOPA, se demostró que la levodopa tenía un menor deterioro de la
condición basal en la UPDRS (Unified Parkinson’ s Disease Ranking Scale) en
comparación a placebo; lo que no apoyaría un rol tóxico de la levodopa. Sin embargo en el
mismo estudio, el análisis de neuroimágenes, demostró que en los pacientes tratados con
levodopa, había una mayor tasa de declinación en biomarcadores de la función nigroestratia.
(Fahn at al 2004)
Incluso en el consenso realizado sobre este tema, se llegó a la conclusión de que no existe
suficiente evidencia actual que apoye un efecto tóxico de la levodopa en las neuronas
nirgroestratiales, por lo que este tema persiste en controversia. (Agid 1998).
El principal inconveniente del uso prolongado de levodopa es la aparición de
complicaciones motoras. Dentro de éstas está el fenómeno de ‘wearing off’; que
corresponde a una reaparición o empeoramiento de los síntomas parkinsonianos, antes de
que haga efecto la siguiente dosis de levodopa. Se puede acompañar de movimientos
involuntarios, como la discinesia y distonía. También pueden haber alteraciones del ánimo,
cognitivas y sensoriales entre otros. Todo esto determina un deterioro importante en la
calidad de vida. (Parkinson Study Group 1996, 2004, Hillen 1996).
La aparición de las complicaciones motoras ocurre aproximadamente en el 50-90% de los
pacientes que han recibido levodopa por 5 a 10 años, porcentaje que aumenta hasta el 100%
en pacientes con enfermedad de Parkinson de inicio temprano. Estas complicaciones se
relacionan con una mayor concentración plasmática de levodopa. (Hauser 2006, Schrag
2000)
La decisión de cuando iniciar el tratamiento sintomático es controversial. Se ha planteado
su uso al inicio de la enfermedad para alcanzar un mayor beneficio clínico, sin embargo
otros prefieren atrasar su uso debido a las complicaciones motoras o por el potencial rol
neurotóxico. En el estudio DATATOP el punto de inicio del tratamiento fue cuando los
pacientes referían dificultad en la realización de actividades de la vida diaria, tenían riesgo
de perder el empleo, o habían desarrollado alteraciones de la marcha con riesgo de caídas.
Finalmente la decisión del inicio de la terapia debiera ser individualizada, con la menor
dosis posible, principalmente determinada por el deterioro funcional del paciente.
(Parkinson Study Group 1996, Olanow 2001).
Debido a estas limitaciones han aparecido otras opciones farmacológicas. Éstas son los
agonistas dopaminérgicos (AD), los inhibidores de la monoamino oxidasa tipo B (MAO B),
los inhibidores de la catecol-o-metil transferasa (COMT), los anticolinérgicos (AC) y la
Amantadina.
Los agonistas dopaminérgicos, dentro de los cuales están la bromocriptina, el
pramipexol, el ropinirol, la rotigotina y la apomorfina inyectable, estimulan directamente el receptor de dopamina. Su uso como monoterapia en comparación con levodopa ha mostrado una menor incidencia de complicaciones motoras, pero un menor control sintomático y mayores efectos adversos. En una revisión sistemática publicada en el 2008, los pacientes tratados con AD tuvieron un 50% menos de discinesia, un 40% menos de distonía y un 25% menos de fluctuaciones motoras que aquellos tratados con levodopa. Los principales efectos adversos publicados en este estudio como edema, somnolencia,
constipación, mareos, alucinaciones y naúseas, fueron más frecuentes en los pacientes
tratados con AD. En esta revisión, solo 4 estudios tenían buena calidad metodológica para
evaluar el control sintomático, los que concluyeron que era mejor en el grupo de levodopa.
(Stowe 2008).
En el estudio CALM-PD que midió el efecto a largo plazo del inicio de pramipexol versus
levodopa en etapa temprana de la enfermedad de Parkinson, dio como resultado una
frecuencia de 68,4% de complicaciones motoras en el grupo de levodopa versus un 50% en
el grupo de pramipexol (p<0.02), mientras que la somnolencia fue mayor en el grupo de
pramipexol. No hubo diferencias significativas en el control de síntomas y la calidad de
vida (Parkinson Study Group 2009).
El uso combinado de agonistas dopaminérgicos más levodopa en comparación al uso de
levodopa sola, tendría mejor control sintomático, con menores complicaciones motoras y
una reducción de de la dosis de levodopa. (Talati 2009)
Son escasos los estudios que han comparado la eficacia de los agonistas dopaminérgicos
entre sí; y no han encontrado diferencia significativa entre ellos. (Guttman 1997, Pezzoli
1994).
Los AD ergotamínicos (cabergolina y pergolida) se han asociados con riesgo de
enfermedad valvular cardiaca, por lo que se aconseja el uso de los no ergotamínicos , ya
que tienen similar perfil de eficacia. (Zanettini 2007).
Los inhibidores de la MAO B actúan disminuyendo la inactivación de la dopamina a nivel
del sistema nervioso central. Sólo está disponible en Chile la selegilina. Su efecto
sintomático es modesto, y su uso como monoterapia tiene escaso control sintomático, sin
embargo asociación a levodopa ha mostrado ser mejor que el uso de levodopa sola. (Horn
at al 2004, Palhagen 2006)
En el 2004 se publicó una revisión que comparó iMAO B, principalmente selegilina, con o
sin levodopa, versus placebo y levodopa. Este estudio fue realizado en pacientes en etapa
temprana de la enfermedad, definida como aquella que no ha tenido complicaciones
motoras, que no ha sido tratada o que haya recibido menos de un año de tratamiento
farmacológico. Esta revisión mostró que el uso de selegilina retrasaría la necesidad de
levodopa y cuando se dan asociados, se requieren menores dosis de ésta (67 mg menos). El control sintomático de la selegilina fue superior al placebo en los 3 primeros meses, pero su
utilidad a largo plazo es discutible. Su efecto en el control de las fluctuaciones motoras es
modesto. (Ives 2004).
Los inhibidores de la COMT disminuyen la metilación de la levodopa y la dopamina,
aumentando su vida media plasmática. Estos son la entacapona y la tolcapona. Son
inefectivos como monoterapia. Sin embargo su uso asociado a levodopa es beneficioso en
el control de los síntomas motores, principalmente en pacientes que experimentan
fenómenos de ‘wearing off’, mejorando la calidad de vida. (Nutt 1998, Olanow 2004).
En los ganglios basales la dopamina y la acetilcolina se encuentran en equilibrio. En la
enfermedad de Parkinson, la disminución de dopamina genera un estado de
hipersensibilidad colinérgica. Esto determina que las drogas con acción colinérgica
exacerben los síntomas de la enfermedad, mientras que las drogas anticolinérgicas los
mejoran. Los anticolinérgicos disponibles en Chile son el trihexifenidilo y el biperideno.
Como monoterapia o en asociación a otras drogas antiparkinsonianas tienen mejor control
de síntomas motores que el placebo, sin embargo tienen una mayor frecuencia de
alteraciones cognitivas y neuropsiquiátricas; lo que frecuentemente determina el abandono
del tratamiento. (Katzenschlager 2003).
La amantadina es un antiviral con propiedades antiparkinsonianas, cuyo mecanismo de
acción no está claro. Estudios en la década del 70 mostraron beneficios en el control de
síntomas motores como monoterapia o en asociación con levodopa. (Parkes 1974, Eschwab
1972).
En referencia al contexto nacional, el piloto de la guía clínica GES para Enfermedad de
Parkinson (2007) garantiza acceso a los siguientes medicamentos que se entregarán a nivel
de atención primaria, ellos son: levodopa-carbidopa, levodopa-benzerasida, pramipexol,
trihexifenidilo y quetiapina. (Ministerio de Salud 2007)
Conclusiones:
El tratamiento de la Enfermedad de Parkinson es individual y debe equilibrar el control de
los síntomas motores versus los efectos secundarios de los fármacos.
La evidencia actualmente disponible apoya iniciar levodopa con o sin otro fármaco
asociado, en pacientes con un importante deterioro funcional. En el resto de los pacientes y
dependiendo de la edad podría usarse un agonista dopaminérgico de modo de atrasar las
complicaciones motoras; que se asocian principalmente al uso prolongado y a altas dosis de
levodopa.
Los iMAO B pueden utilizarse como monoterapia en etapas precoces y leves de la
enfermedad o para control de fluctuaciones motoras secundarias al uso de levodopa.
Los iCOMT sólo deben indicarse asociados a levodopa y en etapas precoces de la
enfermedad para disminuir las dosis de levodopa.
Finalmente el uso de anticolinérgicos y de la amantadina no poseen la evidencia suficiente
como para proponerlos como drogas de primera línea.
Referencias:
Agid Y, Chase T, Narsden D. Adverse reactions to levodopa: drug toxicity or progression
of disease?. Lancet 1998 Mar 21; 351 (9106): 851-2.
Ahlskog JE. Diagnosis and differential diagnosis of Parkinson’s disease and parkinsonism.
Parkinsonism Relat Disord. 2000 Nov 1;7(1):63-70.
Bamford NS, Robinson S, Palmiter RD, Joyce JA, Moore C, Meshul CK. Dopamine
modulates release from corticostriatal terminals. J Neurosci. 2004 Oct 27;24(43):9541-52.
Basma AN, Morris EJ, Nicklas WJ, Geller HM. L-DOPA cytotoxicity to PC12 cells in
culture is via its autooxidation. J Neurochem 1995 Feb; 64 (2): 825-32.
Benetello P, Furlanut M, Zara G, Baroldo M, Hassan E. Plasma levels of levodopa and its
main metabolites in parkinsonian patients after conventional and controlled-release
levodopa-carbidopa associations. Eur Neurol 1993; 33:6973.
Carter JH,Stewart BJ, Archbold PG, Inoue I, Jaglin J, Lannon M, Rost-Ruffner E, Tennis
M, McDermott MP, Amyot D, Barter R, Cornelius L, Demong C, Dobson J, Duff J,
Erickson J, Gardiner N, Gauger L, Gray P, Kanigan B, Kiryluk B, Lewis P, Mistura K,
Ictus
También conocido como ictus o accidente vascular cerebral, es la
obstrucción brusca de la llegada de sangre a una parte del cerebro por
trombosis o embolia cerebral o bien por rotura de una arteria (hemorragia
cerebral). Debido a la falta de sangre en el cerebro, se produce la muerte de
la zona que se queda sin riego y las consecuencias es que queda paralizada la
zona del cuerpo "dirigida o gobernada" por esa parte del cerebro
es una enfermedad muy frecuente en las personas mayores y es la responsable del 40% de la dependencia en las personas mayores.
.
Factores de riesgo
factores que se pueden controlar o tratar:
- Tensión arterial alta
- Tabaquismo
- Enfermedad cardíaca
- Diabetes
- AIT
Los factores de riesgo que no se pueden controlar incluyen:
- Edad superior a 55
- Ser hombre
- Ser asiático o de una isla del Pacífico, afroamericano o hispano
- Tener antecedentes familiares de ictus.
Síntomas
Los síntomas del ictus llegan de repente y pueden incluir:
- Entumecimiento o debilidad de la cara, brazos o piernas (sobre todo en un lado del cuerpo)
- Confusión, problemas para hablar o para comprender el habla
- Problemas para ver en uno o ambos ojos
- Problemas para caminar, mareo, pérdida de equilibrio o coordinación
- Fuerte dolor de cabeza sin causa conocida
Diagnóstico
Las siguientes herramientas de detección son las que se usan con mayor frecuencia para determinar el riesgo de ictus, pero también se pueden usar para diagnosticar el ictus:
- Reconocimiento médico
- Pruebas básicas de laboratorio
- Pruebas especializadas, que pueden incluir la exploración por tomografía, angiografía tomográfica computerizada (CTA), resonancia magnética (RMI) y electrocardiograma (ECG), o un ecocardiograma o examen por ultrasonidos del corazón.
Las consecuencias
Las consecuencias de estos hechos pueden ser muy graves. El accidente vascular cerebral está situado entre las tres primeras causas de muerte y la primera de incapacidad motora. En los casos más graves las manifestaciones son muy evidentes: imposibilidad de mover la mitad del cuerpo (parálisis o hemiplejia), imposibilidad para poder hablar (afasia), pérdida o disminución de la conciencia, coma, etc.
Es importante conocer los amagos de trombosis que son pequeñas trombosis o embolias que apenas producen síntomas, pero que son un aviso de otras más graves. Son los llamados accidentes isquémicos transitorios y se suelen manifestar con alguno de los siguientes síntomas o signos: hormigueos en alguna parte del cuerpo, pequeña dificultad para hablar, ligera torcedura de la boca, pérdida transitoria de la visión, mareos, caída, ligera torpeza de algún miembro, etc.
tipos de ictus.
Existen dos tipos de ictus. El primero es el isquémico que se manifiesta debido a una reducción el flujo de sangre al cerebro ya sea por un taponamiento vascular a nivel cerebral o en el resto del cuerpo. El neurólogo Víctor Paredes asegura que esto es común en pacientes que padecen aterosclerosis.
El segundo tipo de ictus es el hemorrágico que se produce por el rompimiento de una arteria y el posterior derrame de sangre. Esto se debe, en muchos casos, al envejecimiento de las arterias Esto se presenta cuando las paredes arteriales dejan de nutrirse, están débiles, y se rompen. La sangre se derrama en el cerebro y se produce una parálisis cerebral. En estos casos influye la presión arterial alta.
Esta condición se presenta más comúnmente en personas de la tercera edad. Así lo explica Paredes. "El adulto mayor tiene síntomas bruscos. Se encuentran haciendo alguna actividad y de repente falla su función motora, sufre de caídas o tiene trastornos bruscos de lenguaje y puede tener visión doble", explica el galeno.
En pacientes que cumplan estas condiciones, una posible ictus se puede identificar si existen fuertes dolores de cabeza y deterioros en el nivel de conciencia, dice.
Para evitarlo es preciso controlar los factores de riesgo asociados: la tensión arterial, el colesterol y la diabetes. Además se recomienda mantener una dieta sana.
Problemas de
audición
Cerca de un cuarta parte de las
personas de 65 a 74 años y hasta la mitad de los mayores de 75 años sufren una
pérdida de audición lo suficientemente importante como para interferir con su
actividad social. El hecho de no ser capaz de oír o entender las conversaciones
limita la posibilidad de utilizar el teléfono, afecta a la capacidad de
participar en diversas actividades sociales y produce un sentimiento de
aislamiento.
La falta de audición en la persona mayor puede ser debida a diferentes problemas, algunos de los cuales pueden tener tratamiento. La causa más común de pérdida de audición en la población mayor es la llamada presbiacusia, es decir, la disminución auditiva debida al propio proceso de envejecimiento.
No obstante, el envejecimiento no es sinónimo de sordera. Sí es cierto que el oído sufre una serie de cambios asociados con el envejecimiento que comportan unas modificaciones auditivas, pero nunca una sordera, por lo que ante cualquier problema de audición se recomienda acudir al médico especialista, el otorrinolaringólogo, para un estudio y valoración de las causas que motivan la pérdida de audición. Según la causa, así será el tratamiento, pero nunca debe de ser el de la resignación y el de la creencia errónea de que es algo natural con la edad.
Muchas formas de hipoacusia son tratables y el tratamiento puede producir mejoras importantes en la productividad y la calidad de vida. Uno de estos tratamientos es la utilización de audífonos para mejorar la audición y con ello la función social. Los audífonos deben ser recetados por un otorrinolaringólogo y comprados en tiendas especializadas en audioprótesis. Deben estar adaptados a cada nivel de audición y seguir, durante su vida útil (unos cinco años), el control del especialista.
Recomendaciones de actuación ante una persona mayor con mala audición
Hay actitudes muy sencillas que favorecen enormemente la comunicación con una persona con dificultades de oído y que la ayudarán a salir de su aislamiento:
- Antes de hablarle, llamar su atención
- Vigilar que no haya obstáculos entre el rostro del interlocutor y el suyo
- Mirar a la persona de frente
- Procurar eliminar, en la medida de lo posible, los ruidos de fondo
- Evitar comer, caminar o fumar cuando uno se dirige a la persona con dificultades de audición
- Hablar con claridad y a ritmo medio
- Gesticular para que las palabras sean más explícitas
- Si una frase no se ha entendido bien, o lo parece, volver a enunciarla
- Mostrarse tranquilo y ser paciente
- En caso de mala comunicación, pedir a la persona con deficiencia auditiva que sugiera los medios para mejorarla.
Problemas óseos
Los problemas óseos más importantes
en las personas dependientes son la artrosis, la osteoporosis, la fractura de
cadera y el dolor. Estos problemas tienen un manejo específico para poder
disminuir al máximo sus efectos de aumento de la dependencia.
La artrosis no es una enfermedad en sí, sino una consecuencia del envejecimiento. Es la destrucción del cartílago que cubre el hueso en las articulaciones y que pierde así su función de cojinete o almohadilla, por lo que la articulación tiene menos movimiento y se hace dolorosa. La artrosis afecta con mayor frecuencia a las manos, la columna vertebral, las caderas y las rodillas, y es en estos dos últimos lugares donde más perjuicios suele llegar a provocar.
Aunque no se conocen con certeza las causas de la artrosis, sí se sabe que los riesgos de padecerla aumentan con la edad y que un exceso de peso contribuye al desgaste de las articulaciones. Por ello la mejor prevención es evitar el exceso de peso en la articulación (disminución de la obesidad) y la sobrecarga excesiva o una inadecuada práctica laboral, así como la realización de un ejercicio físico adecuado y equilibrado.
Para tratar la artrosis, los médicos recurren a los analgésicos del tipo paracetamol, calor local y ejercicios. El calor relaja los músculos doloridos y estimula la circulación sanguínea en la región afectada. Por su parte, el frío provoca la constricción de los vasos sanguíneos y bloquea el influjo nervioso en la articulación, con lo que la región dolorida queda como adormecida, lo que también supone una terapia eficaz. En los casos de artrosis graves, se puede recurrir a la cirugía. La cirugía ortopédica, en particular la colocación de prótesis de rodilla o de cadera es una gran alternativa cuando el dolor y/o la incapacidad afectan a la calidad de vida. Los resultados suelen ser excelentes y no están limitados por la edad.
Osteoporosis
Es la pérdida excesiva de densidad ósea, muy superior a la que normalmente se produce con los años, y que predispone a la fractura de éste por mínimos traumatismos. Ocurre con una frecuencia unas ocho veces superior en la mujer que en el varón debido al cambio hormonal que supone la menopausia y la llegan a padecer casi la mitad de las mujeres a partir de los 75 años.
Los primeros síntomas suelen deberse a pequeños aplastamientos de las vértebras, que al no poder soportar el peso se aplastan, lo que produce dolor o encorvamiento de la espalda.
La prevención se fundamenta en el ejercicio físico y una dieta abundante en leche y sus derivados. También se deben evitar ciertos factores favorecedores como el exceso de cafeína, alcohol o tabaco.
La fractura de cadera
En la fractura más frecuente se produce un crujido, se siente un fuerte dolor a la altura de la ingle y resulta imposible levantarse. La pierna adopta una postura particular: la rodilla mira hacia fuera y el pie descansa sobre su lado externo. Otras veces, los síntomas son, por el contrario, equívocos. El crujido no es tan claro, el dolor se localiza en el muslo y hace pensar en un tipo de tendinitis. Algunas personas logran, incluso, caminar (cojeando, debido al acortamiento de la pierna). Para disipar todas las dudas, hay que hacer una radiografía, única prueba capaz de diagnosticar la fractura
Diabetes
Mellitus
 Se produce debido a una insuficiente
secreción de insulina por parte del páncreas, lo que hace que las células del
organismo no puedan asimilar la glucosa que les llega por la sangre aumentando
así su concentración en la sangre. La padecen casi un 10% de las personas
mayores de 65 años.
Se produce debido a una insuficiente
secreción de insulina por parte del páncreas, lo que hace que las células del
organismo no puedan asimilar la glucosa que les llega por la sangre aumentando
así su concentración en la sangre. La padecen casi un 10% de las personas
mayores de 65 años.
los síntomas que deben de hacernos pensar que el azúcar está alto son: exceso de sed, picores (especialmente en la zona genital en la mujer), aumento del apetito, orinar más cantidad y adelgazar comiendo más.
El tratamiento consta siempre de tres partes:
- Tipo de vida: el ejercicio físico, por lo general consistente en paseos, es fundamental. Es necesario hacer ejercicio de forma regular, sin cambios bruscos, programarlo siempre a la misma hora y con una intensidad similar, para que no se produzcan en la sangre cambios bruscos de las cifras de glucosa.
Para evitar complicaciones durante el ejercicio es recomendable llevar siempre caramelos azucarados que se tomarán en cuanto aparezcan mareos por disminución de la glucosa.
- Alimentación: el médico deberá adaptar la dieta a cada caso. En general, es suficiente con restringir los azúcares como los dulces, pan, y limitar las calorías a las necesarias, con una alimentación variada y sin exceso de grasas animales. Es aconsejable evitar la ingesta de alcohol.
Si hay obesidad, el objetivo será el de disminuir peso, ya que con frecuencia la disminución de un 10 a un 15% del peso permite la disminución, incluso la supresión, de las necesidades de medicación.
- Medicación: Consiste en insulina (inyectada) o antidiabéticos orales (en comprimidos), según cada caso.
Por último otra complicación de especial relevancia en las personas mayores con diabetes y es la aparición de problemas en los pies, el llamado pie diabético. Si por cualquier razón aparece una herida, una llaga, ésta resulta muy difícil de curar porque la circulación, debido al azúcar en la sangre, está dañada, por lo que con frecuencia se complica con una infección, e incluso una gangrena (muerte de los tejidos) que puede terminar en amputación.
 Es muy frecuente en las personas mayores, tanto en las que no padecen ningún tipo de enfermedad mental como en las que padecen ya demencia,
Es muy frecuente en las personas mayores, tanto en las que no padecen ningún tipo de enfermedad mental como en las que padecen ya demencia,
Es un trastorno del pensamiento y de la conducta similar a la demencia, pero que aparece de forma rápida, en días, en relación siempre con una causa, y siempre reversible y curable.
Enfermedades (infecciones, fracturas, hemorragias, etc.), medicamentos (sedantes, diuréticos, etc.) o circunstancias socio-ambientales (cambio de domicilio, duelo, ingreso en una institución, etc.), son la causa habitual del delirium.
Una persona mayor con delirium no es una persona con demencia, por ello es muy importante diferenciarlo de la demencia porque suele desaparecer cuando se corrige la causa que lo provocó.
La clave para distinguirlo de la demencia es su rápida aparición, en cuestión de días.

depresión.
es una enfermedad de alta frecuencia en personas mayores.
es un error achacar a la vejez los síntomas de la depresión, es decir, tristeza, desesperanza, falta de estímulo, insomnio, falta de apetito, no querer estar con personas o familiares. Si aparece cualquiera de estos síntomas, hay que pensar que no es por la edad y que puede ser por una depresión.
El tratamiento.
Junto con la toma de la medicación es necesario, a la vez, corregir las causas que han motivado la situación que le ha llevado a la depresión. El apoyo de la familia y amigos es fundamental.
El trato con la persona mayor deprimida debe basarse en la paciencia y en la comprensión de una situación de alteración del ánimo, por lo general reactivo a alguna causa de enfermedad y que le han abocado a la dependencia de otra persona, con el consiguiente sentimiento de carga, que, junto con la soledad y el aislamiento, le llevan a preguntarse sobre el sentido de su vida.







El Dr. Itua cura mi VIH, he sido un consumo de ARV durante 10 años. He estado en apuros hasta que me encontré con el Dr. Itua en el sitio de blogs. Le envié un correo electrónico sobre mis detalles de mi VIH y mi ubicación, le expliqué todo lo que tenía y me dijo que no hay nada que temer y que me curará. , él me dio una garantía, me pidió que pagara las tarifas de los artículos, así que cuando me cure, mostraré la gratitud que hice y el testimonio de sus hierbas curativas es lo que haré por el resto de ustedes que tienen VIH. y otra enfermedad puede ver el buen trabajo del Dr. Itua. Recibí su medicina herbal a través del servicio EMS Courier que entregó en mi oficina postal dentro de los 5 días hábiles. El Dr. Itua es un hombre honesto y lo aprecio por su buen trabajo. Mi abuela llamó Él lo apreciaba y el resto de mis amigos también. Me alegra que no tenga que tomar Pastillas y tener esa gorda belleza es una pesadilla. Comprenderás de qué estoy hablando si tienes el mismo problema que yo. Sin embargo, ahora no. Ahora soy libre y saludable. Muchas gracias al Dr Itua Herbal Center. También tengo su calendario. que recientemente me envió, He Cure toda clase de enfermedades como, cáncer, erección débil, removedor de verrugas, HPV, herpes, fibromialgia, VIH, hepatitis B, inflamación del hígado / riñón, epilepsia, infertilidad, fibroides, diabetes, Dercum, Copd, y También trae de vuelta a Ex Lover Back ... Aquí su contacto .drituaherbalcenter @ gmail.com O Whats_app Number +2348149277967
ResponderEliminar